Byłeś zdrowy, aż tu nagle duszności i kaszel? Uwaga, to może być astma
Astma to poważna choroba, twierdzi dr. n. med. Piotr Dąbrowiecki, alergolog z Kliniki Chorób Infekcyjnych i Alergologii WIM, przewodniczący Polskiej Federacji Stowarzyszeń Chorych na Astmę, Alergię i POChP.
Czy to możliwe, aby astmę zdiagnozowano u osoby ponad 50-letniej, wcześniej w świetnej kondycji fizycznej? Pytamy alergologa. Mężczyzna nagle zaczął odczuwać duszności, męczył go kaszel, odczuwał bóle w klatce piersiowej. A ponieważ niedawno przechodził grypę, lekarz, do którego się zwrócił, uznał to za powikłania pogrypowe. Objawy jednak się nasilały, mężczyzna „chodził” po wielu lekarzach. Dopiero, kiedy wylądował na OIOM-ie, padła diagnoza, jak się okazało, słuszna – to astma oskrzelowa. I ta diagnoza uratowała mu życie, bo był to szczególnie ciężki przypadek.
− Astmę możemy zdiagnozować na każdym etapie życia. Od razu zresztą trzeba zaznaczyć, że istnieją dwa rodzaje astmy: alergiczna i niealergiczna. Ta druga może ujawniać się później, zwykle po 40. tym roku życia i często przypomina POChP, czyli przewlekłą obturacyjną chorobę płuc, która na ogół jest konsekwencją palenia papierosów. Astma alergiczna może ujawnić się już w okresie niemowlęctwa, ale zazwyczaj w wieku szkolnym. Jednak i ona może być zdiagnozowana późno, w wieku dorosłym – wyjaśnia dr Dąbrowiecki.
Astma oskrzelowa to jedna z najczęściej występujących, niezakaźnych chorób, stwarzających poważne obciążenie dla pacjentów, ich bliskich, a z uwagi na ogromne koszty – także dla społeczeństwa. Problem ma zasięg globalny. 1 maja 2018 obchodzono Światowy Dzień Astmy, a 3 maja 2018 – Międzynarodowy Dzień Astmy i Alergii.
Światowa Organizacja Zdrowia szacuje, iż na astmę choruje na świecie około 235 milionów osób, a umiera z jej powodu około 180 tys. chorych rocznie. W Polsce liczbę dotkniętych astmą szacuje się na około 4 mln. Wśród cierpiących na astmę znaczącą grupę stanowią dzieci, bowiem w większości przypadków przyczyną problemów jest alergia.
Jak najbardziej prawidłowo możemy zdefiniować astmę?
− Najprostsza i chyba oddająca istotę tej choroby jest definicja określająca astmę jako heterogenną chorobę układu oddechowego, charakteryzującą się przewlekłym zapaleniem dróg oddechowych i występowaniem takich objawów jak świszczący oddech, duszność, uczucie ściskania w klatce piersiowej, kaszel o zmiennej częstości i zmiennym nasileniu – tłumaczy dr Dąbrowiecki. I od razu dodaje, że określenie, że jest to stan zapalny układu oddechowego, wywołany przez alergeny wnikające wraz z powietrzem do układu oddechowego lub przez przewlekające się infekcje nie jest niewłaściwe.
– Bo przecież mamy do czynienia ze stanem zapalnym układu oddechowego, do czego mogą przyczyniać się zarówno alergeny, jak i przewlekające się infekcje. I też od razu tu zaznaczę, że szczególnie w przypadku postaci alergicznej, astma nie jest to choroba ograniczona jedynie do układu oddechowego, bo, zwłaszcza w astmie ciężkiej, często stwierdza się wielochorobowość, a choroby współistniejące mogą przyczyniać się do złej kontroli astmy.
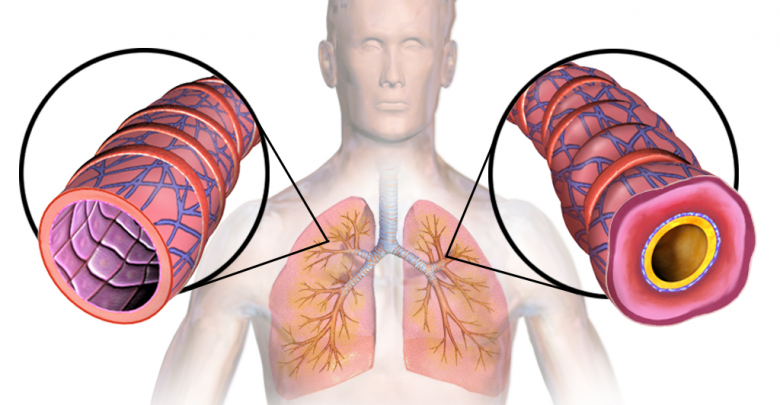
Jakie alergeny najczęściej mogą prowokować pojawienie się astmy? To roztocza kurzu domowego, pyłki roślin, grzyby pleśniowe, sierść zwierząt. Wywołują one stan zapalny w układzie oddechowym – rumień, obrzęk błony śluzowej oskrzeli, powodując skurcz oskrzeli i nadmiar wydzieliny. To z kolei powoduje duszności i kaszel, bo chory jest zmuszony do odkrztuszania nadmiaru śluzu, wydzielanego przez zapalnie zmienione oskrzela.
A co w wypadku smogu? Czy smog może powodować astmę? Mówimy wszak o alergenach dostających się do układu oddechowego wraz z powietrzem,. Dzieci urodzone w Londynie w czasie znacznego nasilenia smogu, tzw. „great smog”, miały znacznie wyższe wskaźniki zapadalności na astmę w dzieciństwie…
– Przeprowadzono wiele badań naukowych, które ten związek potwierdzają – potwierdza dr Dąbrowiecki. –Cząsteczki pyłów, gazów, patogennych drobnoustrojów przedostających się do układu oddechowego wraz z wdychanym powietrzem, uszkadzają go, wywołują przewlekły stan zapalny. I szczególnie widać to w przypadku dzieci, także tych jeszcze nie narodzonych, bo ciąża to okres szczególnej wrażliwości na toksyny, alergeny i wszelkie patogeny. To właśnie ze względu na zanieczyszczenie środowiska mieszkańcy miast dwa razy częściej chorują na astmę.
Astma częściej występuje u osób z atopią, częściej u tych, których rodzice lub dziadkowie chorowali na astmę lub alergię. Ponadto badania pokazują, że także otyłość może zwiększać ryzyko zachorowania, gdyż nadmiar tkanki tłuszczowej to miejsce, gdzie tworzą się duże ilości zapalnych cząsteczek, podtrzymujących procesy zapalne w płucach.
Kiedy, w jakich sytuacjach można podejrzewać, że to astma, a nie „zwykła” alergia czy też POChP?
− Jeśli chory mówi, że ma ataki duszności, szczególnie w nocy lub po wysiłku fizycznym, jeśli w drugiej połowie nocy, a zwłaszcza nad ranem pojawia się kaszel, jeśli nawet niewielki wysiłek fizyczny na świeżym powietrzu wywołuje kaszel, a podczas oddychania słychać świsty, zaś po zastosowaniu leków na astmę powyższe objawy znikają, to wszystko przemawia za astmą. Natomiast astma i POChP często się na siebie nakładają. Niestety, około 20% chorych na astmę pali tytoń, a palacze to grupa, z której rekrutuje się najwięcej chorych z POChP – wyjaśnia dr Dąbrowiecki.
-Zdecydowanie częściej palenie tytoniu doprowadza do pojawienia się u chorych tzw. zespołu nakładania się astmy i POChP. Staraliśmy się postawić dokładnie rozpoznanie jednej lub drugiej choroby. Ale jakie rozpoznanie dać choremu, który leczy się na astmę od dziecka, ma alergiczny nieżyt nosa, roztocza powodują stan zapalny jego oskrzeli i… od 30 lat pali 20 papierosów dziennie? Prawdopodobnie te dwie choroby współwystępują u takiego pacjenta, powodując cięższy przebieg i pogarszając rokowania. To chory, który powinien używać leków na astmę (sterydy i b-mimetyki, najlepiej z jednego inhalatora) oraz leki typowe dla POChP czyli leki antycholinolityczne. Taki chory ma mniej zaostrzeń i o wiele lepszą jakość życia. Warto rozważyć takie rozpoznanie u naszych chorych, szczególnie że to prawdopodobnie kilkaset tysięcy pacjentów w Polsce.
Diagnoza to jedno, a leczenie astmy, to kolejny problem. Stosuje się tu bowiem głównie wziewne leki sterydowe, a wokół nich narosło wiele mitów. U wielu chorych budzą strach…
− Niesłusznie. Dobrze dobrana terapia sterydowa jest całkowicie bezpieczna, leki podawane wziewnie działają bezpośrednio na błonę śluzową układu oddechowego, zmniejszając stan zapalny oskrzeli. Niekiedy stosuje się leczenie skojarzone – sterydy z lekami rozszerzającymi oskrzela to standard leczenia chorych z objawową astmą – uspokaja lekarz.
-Astmy wyleczyć nie można, ale można na tyle zaleczyć, że będzie ona miała praktycznie bezobjawowy przebieg. Wówczas mówimy o astmie całkowicie kontrolowanej, czyli skutecznie prowadzonej. Ale aby tak mogło być, potrzebna jest świadomość chorego i jego współpraca z lekarzem. A z tym, niestety, nie jest dobrze. Ponad połowa chorych na astmę w Polsce nie wie, że na nią choruje. Wielu chorych nie przyjmuje leków zgodnie z zaleceniami, wielu niewłaściwie posługuje się inhalatorem. Wielu odstawia leki, kiedy tylko następuje lekka poprawa. A są i tacy, którzy nie potrafią rzucić palenia, a tytoń obniża skuteczność sterydów. I wówczas trzeba podawać ich więcej, by osiągnąć pożądany efekt terapeutyczny, co wiąże się z niekorzystnymi objawami ubocznymi. To schorzenie, na które cierpi wielu pacjentów. Warto pamiętać, że podstawową przyczyną wystąpienia objawów astmy jest stan zapalny w obrębie układu oddechowego; to on powoduje kaszel, świsty i duszności. Już na samym początku terapii astmy powinniśmy stosować leki przeciwzapalne wraz z lekami uwalniającymi od objawów. Hamuje to stan zapalny i uwalnia chorego od objawów. Mam przeczucie, że standardy postępowania w tym zakresie niedługo ulegną zmianie. Będzie o wiele łatwiej leczyć chorych, którzy teraz preferują leki objawowe, a sterydów unikają. Niepotrzebnie i ze szkodą dla siebie.
Maria Zawała
Źródło: warsztaty z cyklu Quo vadis medicina?, XIV edycja: „Od uczuleń do duszności. Astma – nieprzewidziany skutek rozwoju cywilizacji”, Stowarzyszenie Dziennikarze dla Zdrowia.